Para olhar com atenção os desertos vacinais
Pesquisa sobre imunização em SP mostra profundo abismo: em alguns bairros da periferia – os mais atingidos pela covid –, menos de 40% da população acima de 40 anos se vacinou. É preciso investigar causas e intensificar campanhas
Publicado 26/07/2021 às 17:18
Por Aluízio Marino, Pedro Mendonça, Raquel Rolnik, Paula Santoro, no LabCidade
O mapeamento da vacina na região metropolitana de São Paulo mostra que esta, mesmo disponível, não está cobrindo de forma homogênea os territórios. Enquanto algumas regiões apresentam baixo percentual de imunizados ou parcialmente imunizados nas faixas etárias que já podem vacinar, outras estão com este percentual muito mais alto. O que mais preocupa é que algumas localidades que apresentam grande concentração de contágios não estão com cobertura vacinal avançada, como se deveria supor a partir da ampliação para faixas etárias mais jovens e inclusão de novos grupos de trabalhadores que atuam nos serviços essenciais.
Desde o início da pandemia, o LabCidade tem produzido leituras territoriais que demonstram que determinados corpos e territórios na cidade de São Paulo foram menos protegidos, tanto do ponto de vista de estratégias de prevenção do contágio como da vacinação. A partir de cartografias evidenciamos como a disseminação da pandemia está relacionada às dinâmicas, interações e condições urbanísticas, sempre com o objetivo principal de fornecer elementos e métodos de análise para a definição de estratégias territorializadas para o enfrentamento da crise sanitária e seus impactos. Agora, atualizamos esta leitura para a região metropolitana de São Paulo (e não apenas o município) trazendo o mapa da disseminação da pandemia (a partir de dados referentes a hospitalizações por COVID-19, obtidos via Central de Dados do Estado de São Paulo – CDESP), assim como a evolução da vacinação sobre a população (utilizando os dados abertos disponíveis no DataSUS).
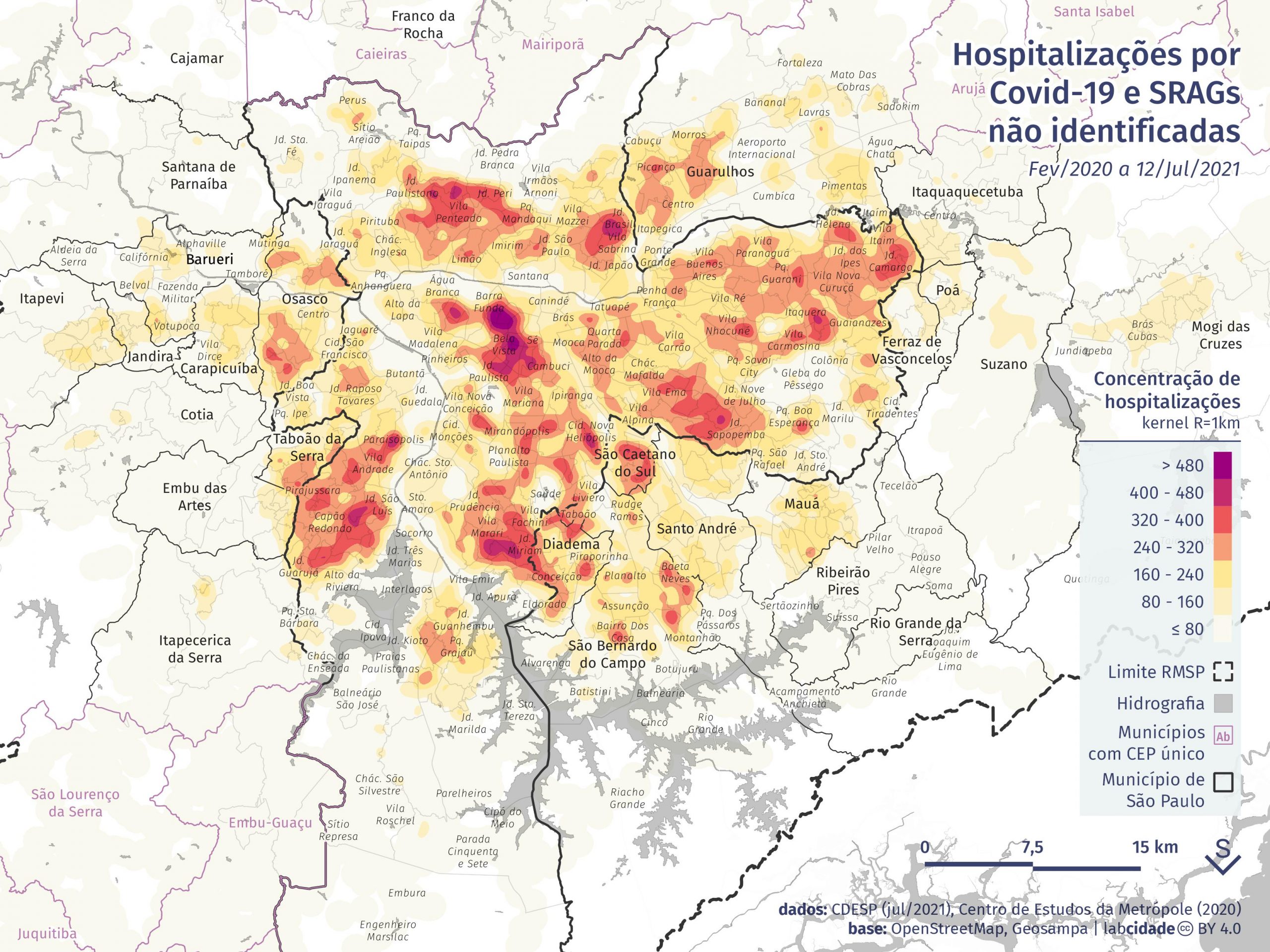
Além das áreas com maior concentração de hospitalizações já assinaladas em textos anteriores – região central da cidade de São Paulo, especificamente os bairros Santa Cecília, Vila Buarque, Santa Efigênia; região de Sapopemba, em bairros como Santa Madalena, Sinhá e Promorar; entre outros – destacamos também grandes concentrações em áreas específicas de municípios da metrópole: sul de Osasco, no bairro Picanço, em Guarulhos; bairros Santo Antônio e Osvaldo Cruz, em São Caetano do Sul; e Taboão da Serra, na fronteira com a capital.
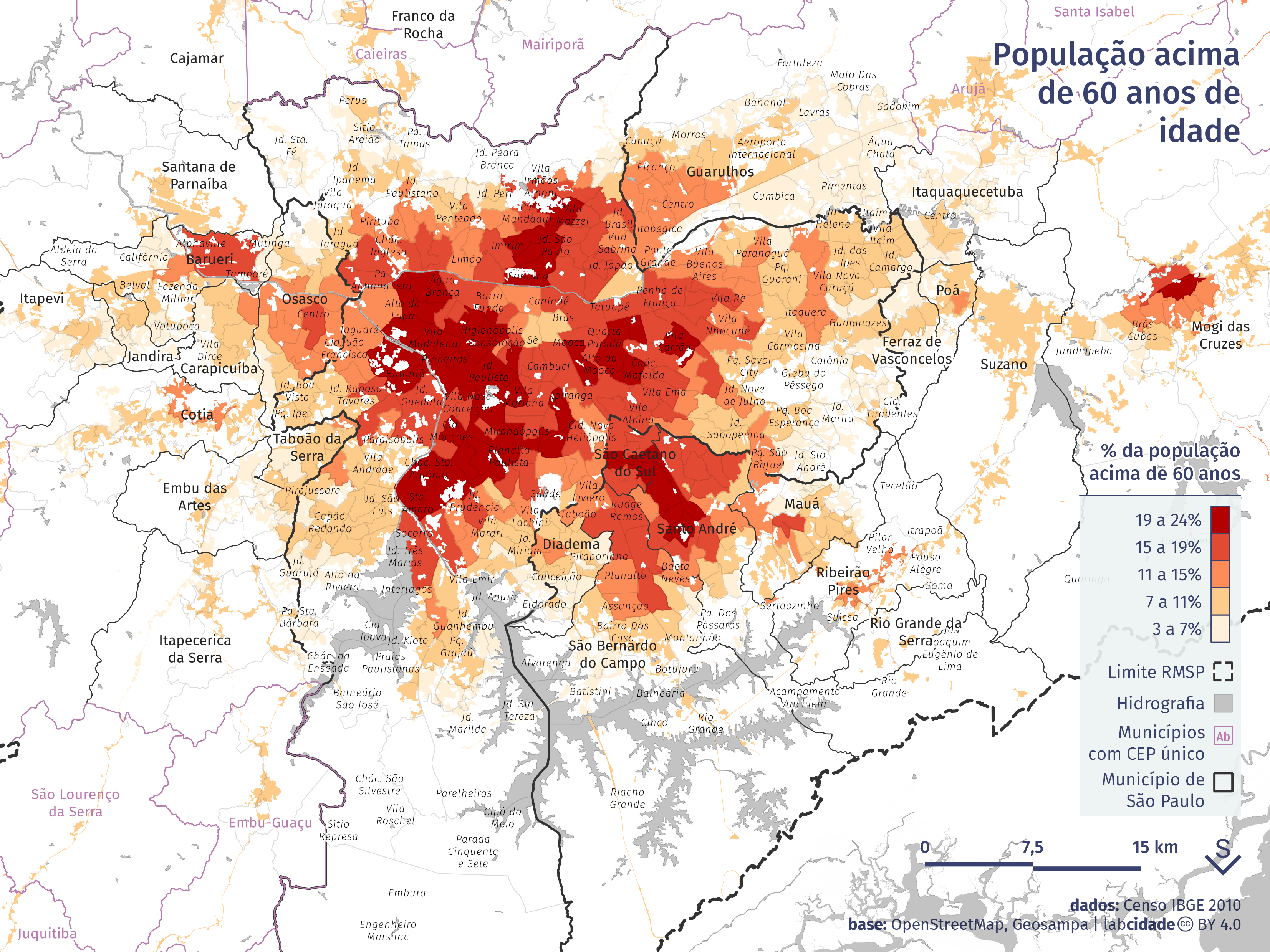
No município de São Paulo, já tínhamos demonstrado como os critérios de prioridade na vacinação negligenciaram a geografia da COVID-19 em São Paulo, comparando a territorialização da vacina com o mapa das concentrações de contágio. Os dados utilizados nessa primeira análise cobriam desde a data do início da vacinação até o dia 17 de maio. Naquele momento, prevalecia o critério etário: estavam sendo vacinadas pessoas com mais de 60 anos, além de pessoas com comorbidades e algumas poucas categorias profissionais, como os trabalhadores de saúde, segurança e salvamento (segundo as instruções da priorização de doses da vacina contra Covid-19 no município de São Paulo). A escolha do critério etário como principal – que se justifica pela maior incidência de casos graves nos mais idosos – com poucos critérios adicionais de priorização até aquele momento reiterou e reproduziu as desigualdades, já que as diferenças na expectativa de vida são territorialmente demarcadas. A cartografia abaixo demonstra essa geografia, com o percentual de população acima dos 60 anos (dados do IBGE, Censo de 2010) por áreas de ponderação na escala da metrópole:
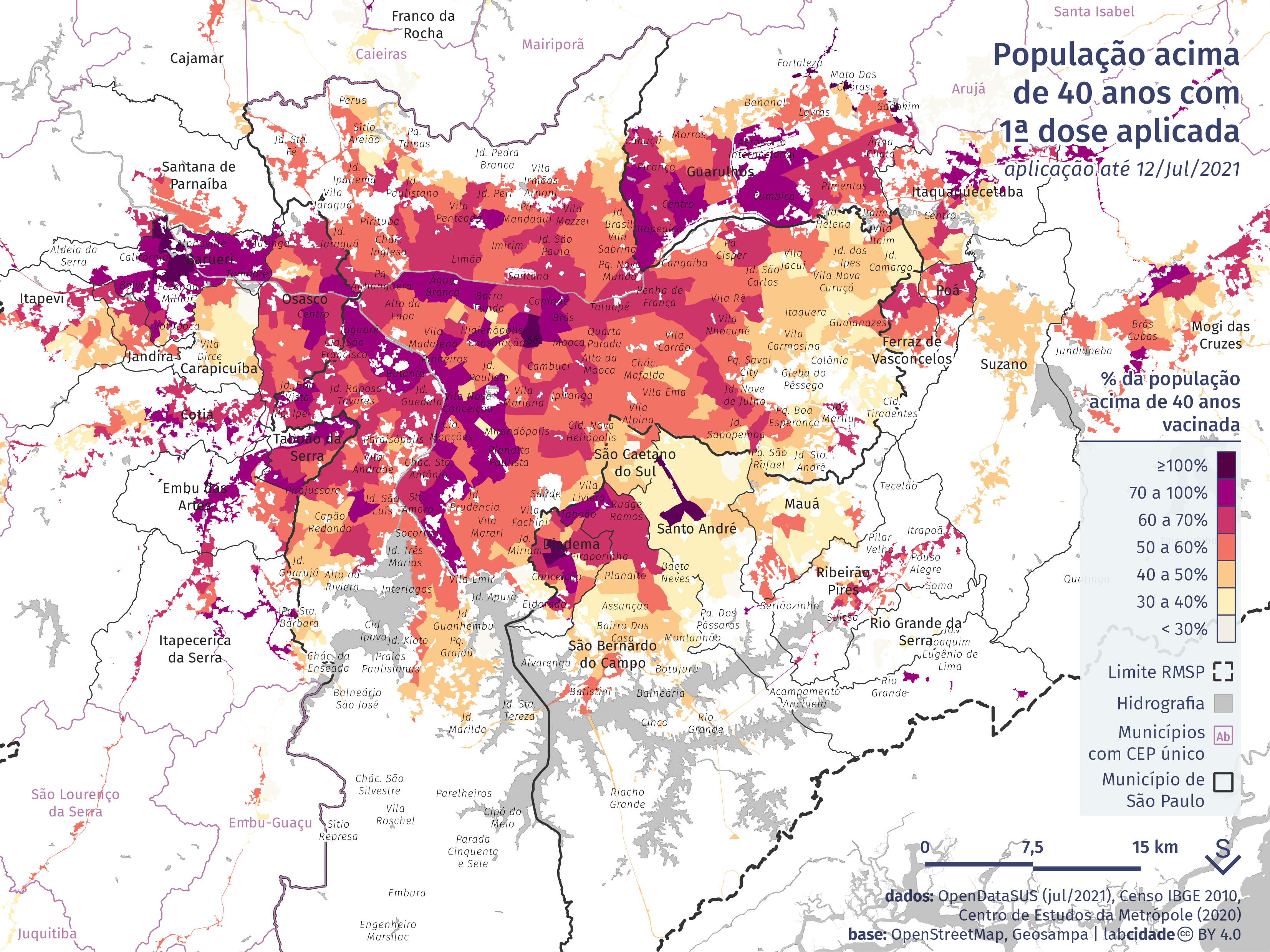
Depois desta data ocorreram avanços significativos na vacinação. Por um lado, ampliou-se as faixas etárias: a partir de 09 de junho passaram a ser vacinadas pessoas com menos de 59 anos, ampliando progressivamente para uma população mais jovem. Em julho, adultos na faixa de 30 anos já estão sendo vacinados e a expectativa, segundo o Governo de Estado de São Paulo, é que toda a população adulta tenha tomado ao menos a primeira dose até a primeira quinzena de setembro. Por outro lado, foram incluídas mais categorias profissionais nos grupos prioritários, como motoristas e cobradores de ônibus, metroviários, ferroviários, aeroportuários e trabalhadores da educação de todas as idades. A expectativa é que aos poucos a vacinação deveria cobrir as periferias, mais jovens e com maior participação na força de trabalho dos serviços essenciais, que não pararam durante a pandemia.
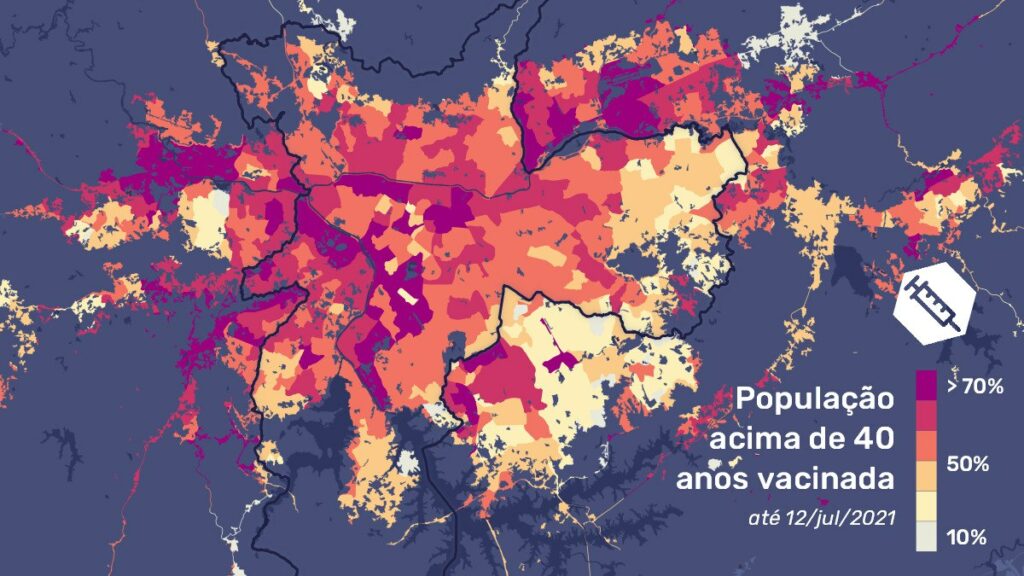
Infelizmente esta hipótese ainda não se confirmou. Ao mapearmos o percentual da população vacinada entre 40 e 59 anos por área de ponderação até dia 12 de julho (quando todos os maiores de 40 anos já poderiam se vacinar), observa-se que a vacinação não avançou em determinados territórios. Verificam-se situações bastante contrastantes: enquanto em algumas regiões nem 30% da população nessa faixa de idade havia recebido a primeira dose da vacina até a data analisada, outras já haviam vacinado 100% das pessoas nessa idade. Na capital paulista, comparando com a leitura anterior, observamos que persiste uma disparidade territorial na vacinação, com maiores percentuais de vacinados nesta faixa etária ainda concentrada no centro expandido. Territórios populares e periféricos como Paraisópolis, Cidade Tiradentes e Jardim Helena apresentavam baixa adesão da vacinação por parte da população nessa faixa de idade.
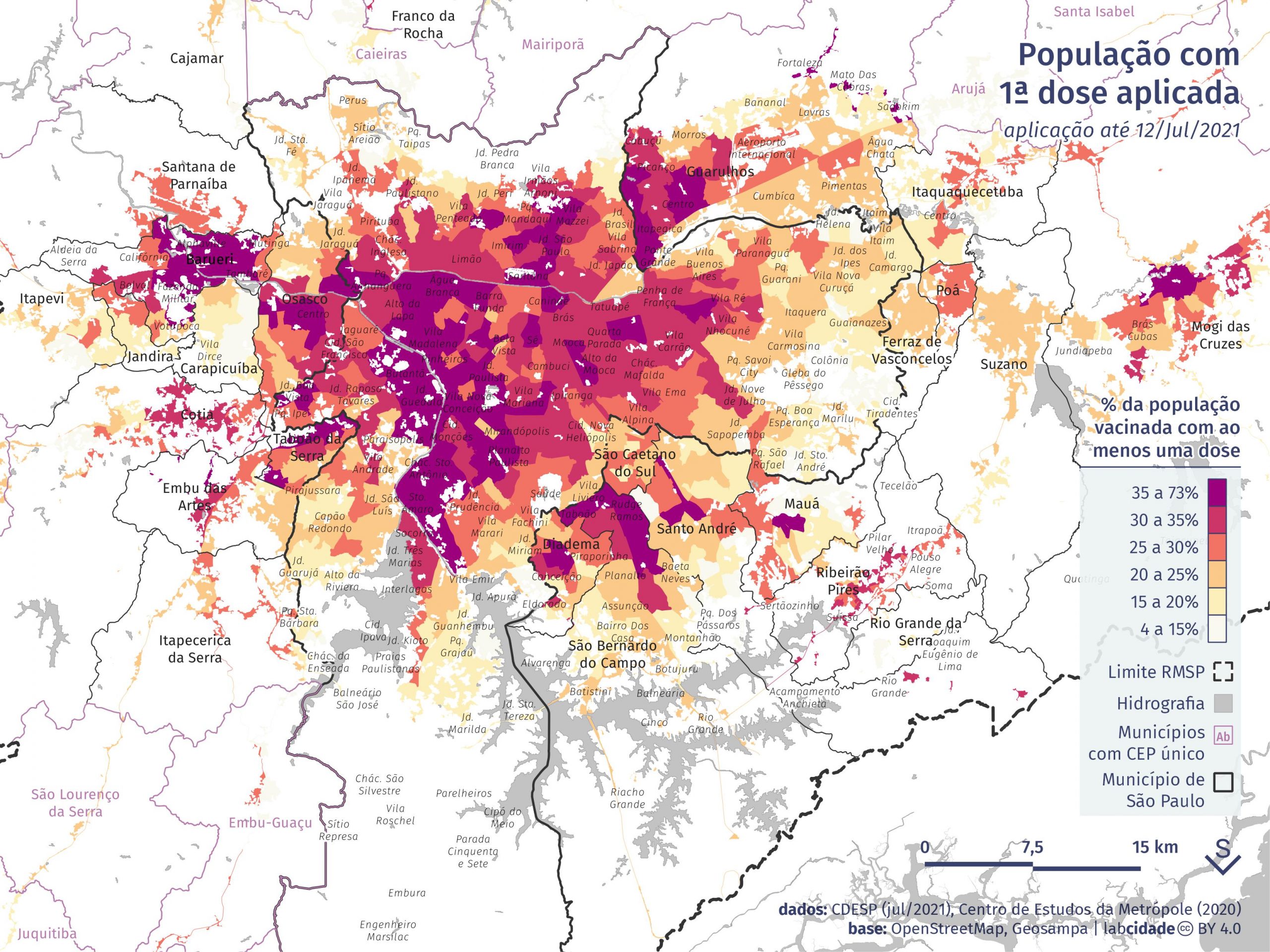
Cidades como Mauá e Santo André seguem uma lógica semelhante à da capital: nas áreas mais centrais e consolidadas é maior o percentual de vacinados. Ao mesmo tempo, algumas cidades chamam atenção pelo inverso. Osasco e Diadema, por exemplo, parecem ter alcançado de forma bem mais homogênea a população desta faixa etária. Ambas prefeituras incorporaram em suas prioridades categorias profissionais que ainda não foram vacinadas na capital, a exemplo dos profissionais que trabalham na limpeza urbana.
São muitas as possíveis razões que podem explicar esta baixa cobertura em alguns territórios. Negacionismo ou falta de confiança na vacina, dificuldades de acesso aos postos, dificuldade de comprovação de residência, desinformação. Entretanto, seja qual for o motivo, este pode e deve ser enfrentado através da própria política municipal de vacinação.
Este mapeamento reforça a necessidade de uma política territorializada no combate à pandemia e seus efeitos. Não basta ampliar a faixa de idade sem que haja uma política pública territorialmente definida para garantir que a população que reside nos territórios mais expostos ao coronavírus seja imunizada. Além da inclusão de categorias profissionais extremamente expostas que ainda não foram vacinadas em boa parte da metrópole, são algumas as possibilidades para garantir uma vacinação mais homogênea: ampliação de postos de vacinação volantes, postos de vacinação em terminais de ônibus e estações de metrô com grande circulação de pessoas; vacinação porta a porta em determinados locais, voltada às pessoas cadastradas pela estratégia de saúde da família e que ainda não foram se vacinar, entre outras. Para ampliarmos a imunização em toda a metrópole é fundamental compreender as circunstâncias de quem ainda não se vacinou para assim estabelecer uma estratégia efetiva para cada contexto e território.
Aluízio e Pedro são pesquisadores do LabCidade; Raquel e Paula, professoras da FAU-USP e coordenadoras do LabCidade.
Nota técnica: A quantidade de hospitalizações por COVID-19 e Síndromes Respiratórias Agudas Graves (SRAGs) não identificadas e do número de vacinados é calculada a partir da distribuição proporcional das hospitalizações ao longo dos CEPs, conforme variáveis disponibilizadas pelas fontes e conforme base de logradouros elaborada pelo Centro de Estudos da Metrópole. Nesse processo, existem algumas distorções que precisam ser consideradas:
- Alguns municípios da região metropolitana possuem CEP único – ou seja, todos os logradouros possuem o mesmo código – e isso reduz o detalhamento da visualização dos dados. Os municípios com apenas um CEP listado na base do Centro de Estudos da Metrópole foram identificados com cor diferente nos mapas.
- Determinados territórios possuem CEPs genéricos, em parte das favelas o CEP sequer existe. Além disso, não conhecemos a metodologia para registro de hospitalizações entre a população de rua
- No processo de distribuição por CEPs, 12% dos registros de hospitalizações e 4,4% dos registros de vacinas foram descartados por inconsistências entre o registro do CEP e incompatibilidades com a base de logradouros.
- Na base de vacinação, a proporção de CEPs inválidos (com menos dígitos ou sem identificação) é diferente entre municípios. Na capital e na maioria dos municípios da região metropolitana, esta proporção está abaixo de 5%. Porém, em Cotia, Ferraz de Vasconcelos, Francisco Morato e Santana de Parnaíba, os inválidos são 10% ou mais dos registros.
- A base de dados de vacinação está sujeita a inconsistências no envio dos dados pelos municípios. O caso de Carapicuíba é notável nos mapas: são 77 mil registros de doses até 12 de julho, mas a prefeitura aponta que foram aplicadas mais de 200 mil. Essas inconsistências dificultam comparações entre regiões de municípios diferentes.
Os valores agregados por CEP são distribuídos proporcionalmente entre os perímetros de áreas de ponderação do Censo de 2010, elaborado pelo IBGE. De forma análoga, municípios que possuem áreas de ponderação muito grandes, ou não possuem áreas de ponderação, têm visualização com detalhamento menor. Ainda, os dados ponderados por população estão sujeitos a incertezas causadas por mudanças demográficas ocorridas entre 2010 e a data de elaboração, e também a limitações metodológicas do Censo, como a não inclusão da população de rua.
Outras Palavras é feito por muitas mãos. Se você valoriza nossa produção, contribua com um PIX para [email protected] e fortaleça o jornalismo crítico.

